Visita:
https://cdphe.colorado.gov/colorado-suicide-statistics
Haz clic en Muertes por Suicidio 2004-2019 Razas (solteras) con origen hispano.
*Entonces selecciona: Circunstancias, Toxicología y Lesiones Localización 2020- 2022
*Selecciona: 10-014, 15-18, 19-24 para todas las razas
*Selecciona: América Negra/Africana
Y Selecciona Blanco Hispano
Consumo precoz de marihuana e ideación suicida entre estudiantes universitarios afroamericanos, 2023, 2 de agosto
Asociación entre las Leyes sobre la Marihuana y el Suicidio entre los Jóvenes de 12 a 25 Años en la Unidad- La LMM y la LRM se asociaron con un aumento de la mortalidad relacionada con el suicidio en los jóvenes de sexo femenino y en los individuos de 14 a 16 años de ambos sexos. 2023, 26 de junio
Riesgo de suicidio tras consumir cannabis y cannabinoides, 2023, 25 de junio
2023, 25 de junio Riesgo de suicidio tras consumir cannabis y cannabinoides: Una revisión general -El consumo de cannabis se asoció a una mayor tasa de ideación suicida e intentos de suicidio en diversas poblaciones, incluidos pacientes con BD y MDD, veteranos militares y población general. En un estudio se mencionaron pruebas de una relación causal para la ideación suicida.
El consumo de cannabis se asocia con la gravedad de la depresión y la suicidalidad en la encuesta nacional de comorbilidad, 2023, 2 de marzo
¿El consumo de marihuana provoca tendencias suicidas en algunos adolescentes?
Sí. Dos estudios independientes llegaron a una elevación muy similar del riesgo (casi 7 veces):
https://www.thelancet.com/journals/lanpsy/article/PIIS2215-0366(14)70307-4/fulltext
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4219077/pdf/wps0013-0322.pdf
Parte del riesgo de suicidio puede ejercerse a través de los trastornos mentales que desencadena la marihuana (como se ha mencionado anteriormente en
), en particular los trastornos psicóticos y la depresión:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4197787/pdf/cjp-2014-vol59-october-531-538.pdf
Sin embargo, también hay pruebas de que el efecto de la marihuana puede ser más inmediato en un estudio reciente
que ilustra que la probabilidad de tener pensamientos suicidas aumenta los días en que un adolescente consume
marihuana:
https://www.sciencedirect.com/science/article/abs/pii/S0165178118323321?via%3Dihub
En Colorado, las pruebas toxicológicas positivas de THC en jóvenes de 15 a 19 años han aumentado constantemente
durante los últimos años (mientras el Departamento de Salud de Colorado recogía estos datos
), hasta el punto de que se convirtió en la principal droga encontrada en víctimas de suicidio de ese rango de edad (el 32% dieron
positivo en 2017, aproximadamente 1,5 veces más que la tasa media de consumo mensual para ese grupo de edad en
Colorado):
https://cohealthviz.dphe.state.co.us/t/HSEBPublic/views/CoVDRS_12_1_17/Story1?:embed=y&:sho
wAppBanner=false&:showShareOptions=true&:display_count=no&:showVizHome=no#4
Colorado ha experimentado un aumento general interanual de los suicidios de adolescentes:
https://www.cpr.org/2019/09/17/the-rate-of-teen-suicide-in-colorado-increased-by-58-percent-in3-years-making-it-the-cause-of-1-in-5-adolescent-deaths/
Aunque el índice de consumo entre los adolescentes no ha aumentado tanto en Colorado, la potencia de lo que consumen
los jóvenes de los estados con marihuana legalizada ha aumentado notablemente:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5534375/pdf/nihms880035.pdf
Selecciona: https://cohealthviz.dphe.state.co.us/t/HSEBPublic/views/CoVDRS_12_1_17/Story1?%3Aembed=y&%3AshowAppBanner=false&%3AshowShareOptions=true&%3Adisplay_count=no&%3AshowVizHome=no#4
1. Circunstancias, toxicología y localización de la lesión
2. Selecciona la diapositiva del año desde 2014 hasta la actualidad
3. Edad (casilla desplegable): marca sólo 10-14 y/o 15-18.
Asociación de las tendencias suicidas con el consumo de cannabis…
- De 2008 a 2019, la ideación, el plan y el intento de suicidio aumentaron entre un 40% y un 60% por encima de los aumentos atribuidos al consumo de cannabis y al MDE (episodio depresivo mayor).
- Los consumidores no diarios, los consumidores diarios y los que padecían CUD (trastorno por consumo de cannabis) se asociaron a una mayor prevalencia de ideación, plan e intento suicida de forma más significativa en las mujeres que en los hombres.
- Dado que la prevalencia del CUD aumenta con el tiempo transcurrido desde el inicio del consumo entre los adultos jóvenes (de 18 a 34 años), los resultados del trabajo subrayan la necesidad urgente de intervenciones de prevención diseñadas específicamente para los jóvenes antes de la primera exposición al cannabis y destacan la importancia de la detección precoz del consumo diario de cannabis y del CUD, así como, del tratamiento del CUD, especialmente entre las mujeres jóvenes.
- Hahn B, et al. Asociaciones de tendencias suicidas con el consumo de cannabis en función del sexo y el estado de depresión. JAMA Network Open. 2021 Jun; 4(6): e2113025. Publicado en línea el 22 de junio de 2021.
https://jamanetwork.com/journals/jamanetworkopen/fullarticle/2781215
Asociación del consumo de cannabis con las autolesiones y el riesgo de mortalidad entre los jóvenes con trastornos del estado de ánimo
Conclusiones y relevancia El trastorno por consumo de cannabis es una comorbilidad común y un marcador de riesgo de autolesión, mortalidad por todas las causas y muerte por sobredosis no intencionada y homicidio entre los jóvenes con trastornos del estado de ánimo. Estos hallazgos deben tenerse en cuenta cuando los estados contemplen la legalización de la marihuana medicinal y recreativa, ya que ambas se asocian a un aumento del TCA.
https://jamanetwork.com/journals/jamapediatrics/fullarticle/2775255
El consumo de cannabis puede estar asociado al suicidio en adultos jóvenes
Un análisis de los datos de una encuesta realizada a más de 280.000 adultos jóvenes de entre 18 y 35 años mostró que el consumo de cannabis (marihuana) se asociaba a un mayor riesgo de pensamientos suicidas (ideación suicida), plan de suicidio e intento de suicidio. Estas asociaciones se mantenían independientemente de si la persona también sufría depresión, y los riesgos eran mayores para las mujeres que para los hombres. El estudio se publica hoy en línea en JAMA Network Open y fue realizado por investigadores del Instituto Nacional sobre el Abuso de Drogas (NIDA), que forma parte de los Institutos Nacionales de Salud.
Aplicación de los criterios Bradford Hill de causalidad a la relación
entre el consumo de marihuana y el comportamiento suicida
Christine L. Miller, Ph.D.
Septiembre de 2020
En 1965, Sir Bradford Hill desarrolló un conjunto de pruebas diseñadas para dilucidar las relaciones causales en epidemiología. Estos criterios se han aceptado posteriormente como normas importantes para la ciencia epidemiológica y clínica, como revisaron van Reekum et al. (2001) para las aplicaciones en neuropsiquiatría.
1) Demostración de una fuerte asociación entre el agente causante y el resultado (nota del autor: a menudo denominada «correlación», es el primer criterio que debe cumplirse para la causalidad): √
Entre los mayores tamaños del efecto para el aumento del riesgo de intento de suicidio en consumidores de marihuana se encontraron en dos estudios longitudinales de jóvenes predominantemente caucásicos, ambos ajustados por una variedad de factores potencialmente de confusión. Un estudio combinó 3 conjuntos de datos longitudinales que incluían de 6 a 9 evaluaciones durante un periodo de 15 años, y halló un aumento de 6,9 veces en el riesgo de intento de suicidio posterior en los que consumían marihuana a diario antes de los 17 años (Silins et al., 2014). Además de ajustar las medidas de depresión y trastorno de conducta, junto con diversos datos demográficos, los factores de ajuste específicos del consumo de otras drogas incluían el consumo de tabaco, alcohol y otras drogas ilícitas. El segundo estudio longitudinal con un gran tamaño del efecto incluía dos evaluaciones y un tiempo de seguimiento de 8 años (Clarke et al., 2014), y destacaba porque se ajustaba a los antecedentes de cualquier trastorno del estado de ánimo (incluida la depresión), además de a los factores de riesgo familiares/adolescentes, al consumo de alcohol, pero no al de tabaco u otras drogas, encontrando un aumento de 7,5 veces en el riesgo de intento de suicidio cuando el consumo de marihuana comenzaba en la adolescencia. Dado que el mejor predictor del suicidio consumado es el intento de suicidio (Nordstrom et al., 1995; Hawton et al., 2013), cabría esperar que el aumento del riesgo fuera bastante similar en magnitud para el intento de suicidio y los suicidios consumados. De hecho, un estudio de 2013 sobre sujetos predominantemente caucásicos halló un riesgo 5,3 veces mayor de suicidio consumado en quienes padecían un trastorno por consumo de cannabis (Arendt et al., 2013). Aunque se ajustaron diversos factores de riesgo demográficos y personales, sólo se disponía del consumo de otras sustancias durante el mes anterior al inicio del tratamiento por consumo de cannabis.
2) Coherencia de las conclusiones entre los distintos centros de investigación y metodologías: √
Un metaanálisis de una mezcla de estudios longitudinales y de casos y controles de todo el mundo, algunos de los cuales incluían una mezcla de grupos étnicos (ascendencia africana, ascendencia hispana) con menor riesgo de suicidio que los caucásicos (Curtin et al., 2016), halló un aumento general de 2,2 veces en el riesgo de intento de suicidio en los consumidores de marihuana, un aumento de 3,2 veces en el riesgo de intento de suicidio en los grandes consumidores y un aumento de 2,6 veces en el riesgo de suicidios consumados en los consumidores habituales (Borges et al., 2016). Los tiempos de seguimiento en los estudios longitudinales oscilaron entre 1 y 33 años, con una media algo inferior a 7 años. Sólo unos pocos informes no han encontrado una asociación, incluido un estudio de casos y controles (sin seguimiento) de 9.268 adolescentes suizos (Gex et al., 1998). Dado el tamaño del estudio, la falta de seguimiento limitó la sensibilidad del estudio, y los investigadores no hallaron ninguna asociación entre el intento de suicidio y el consumo de marihuana tras controlar una serie de variables potencialmente confusoras, como fumar tabaco. Dado que muchos consumidores de marihuana durante ese periodo de tiempo general también empezaron a fumar tabaco si no eran ya fumadores (Patton et al, 2005), se esperaría que la corrección del consumo de tabaco redujera sustancialmente el tamaño del efecto de la marihuana y, por lo tanto, podría explicar potencialmente la falta de asociación encontrada en función de la potencia del estudio. En un estudio de otros resultados de salud mental en 50087 reclutas suecos realizado por Zammit et al. (2002), el 86% de los consumidores de marihuana también fumaban cigarrillos. En la misma cohorte, Price (2009) descubrió que un aumento no ajustado de 1,6 veces en el riesgo de suicidio consumado en el estudio longitudinal de 33 años se eliminaba tras ajustar las variables de confusión, incluido el consumo de tabaco. Aunque la población total del estudio era bastante grande, el pequeño número de suicidios consumados que se esperaba en el grupo de consumidores de cannabis (probablemente <30), significa que la potencia estadística puede haber sido bastante limitada tras los ajustes por variables de confusión. Los intentos de suicidio son mucho más frecuentes y permiten una mayor potencia estadística. Un estudio longitudinal de los intentos de suicidio realizado por Rasic et al. (2013) en una cohorte de 976 estudiantes de secundaria canadienses durante un periodo de dos años, descubrió que los consumidores de marihuana tenían más probabilidades de estar deprimidos tras ajustar por el consumo de otras drogas ilícitas y alcohol (pero aparentemente no por el tabaco), pero no eran significativamente más propensos a intentar suicidarse que los no consumidores. En particular, este estudio no tenía la potencia suficiente para detectar un efecto inferior a 2,7 veces el de la marihuana sobre el intento de suicidio (un aumento menor del riesgo sería sin duda interesante, sobre todo porque el periodo de seguimiento de dos años fue muy breve). Las pruebas de que el consumo de tabaco confunde la asociación de la marihuana con el riesgo de suicidio son sólidas (Miller et al., 2011; Bohnert et al., 2014; Evins et al., 2017). Sin embargo, tras décadas de educación para la prevención del tabaquismo, el consumo de tabaco por parte de los jóvenes estadounidenses empezó a disminuir (Centros para el Control de Enfermedades, 2020), así como el consumo por parte de todos los grupos de edad en todo el mundo (OMS, 2019), mientras que el consumo exclusivo de marihuana ha aumentado (Schauer y Peters, 2018) hasta el punto de que a los investigadores les resultó más fácil investigar los efectos específicos de la marihuana independientemente del consumo de cigarrillos. En un reciente estudio de casos y controles (Kahn y Wilcox, 2020) de una amplia población (59.079) étnicamente mixta de estudiantes de secundaria de EE.UU., el ajuste por diversos factores, así como por el consumo de tabaco y alcohol, reveló que el impacto de la marihuana en los intentos de suicidio seguía siendo significativo, con una prevalencia aumentada de intento de suicidio de 2,6 veces para los que consumían marihuana 20 o más días al mes y, a ese mismo ritmo de consumo, una prevalencia aumentada de 4,5 veces de intentos de suicidio que requerían intervención médica. En este estudio no hubo seguimiento del consumo incidental de marihuana y las conductas suicidas durante un año, y en los estudios revisados por Borges et al. (2016), el seguimiento fue de media más breve que en los estudios de Silins et al. y Clarke et al. mencionados anteriormente, que mostraron un mayor impacto. Kahn et al. también informaron de que el consumo de marihuana era en general equivalente a los impactos del tabaco y el alcohol; sin embargo, esta proporcionalidad podría no persistir en un estudio longitudinal porque el impacto relativo de cada sustancia podría cambiar teóricamente a medida que se registran más intentos de suicidio a lo largo del tiempo en una población de cohortes.
3) Demostración de la especificidad del agente causal en cuanto a los resultados que produce: N/A (véase van Reekum et al., 2001)
Este criterio puede ser aplicable a los resultados de organismos infecciosos hasta cierto punto, pero se considera que no es aplicable a la neuropsiquiatría y la neurofarmacología (van Reekum et al., 2001), donde una droga puede dar lugar a muchos resultados diferentes y, a la inversa, muchas drogas diferentes están asociadas a la conducta suicida, incluidos los productos del tabaco, el alcohol (Kahn y Wilcox, 2020) y otras drogas recreativas de abuso (revisado por Miller, 2018).
4) Demostración de la secuencia temporal adecuada para que el agente causal se produzca antes del resultado: +/-
Hay que trabajar más sobre la cronología del consumo de marihuana y el suicidio, aunque los datos existentes sugieren claramente una secuencia temporal adecuada en algunos estudios, aunque no en todos. Para este criterio, los estudios longitudinales son los más importantes. De los identificados con intervalos de evaluación y marco temporal adecuados, uno (también descrito anteriormente) incluyó el análisis de 3 estudios longitudinales independientes combinados, con un total de 2675 jóvenes predominantemente caucásicos que empezaron a los 16 años en cada estudio, con seguimiento hasta los 30 años, según informaron Silins et al. (2014). Se realizaron evaluaciones anuales (con datos de salud mental anteriores a los 16 años adquiridos retrospectivamente), se ajustaron numerosas variables potencialmente confusoras y, para los jóvenes que consumían marihuana a diario a los 17 años, se descubrió que el riesgo de intento de suicidio durante los años siguientes aumentaba significativamente (6,9 veces) en comparación con los controles. Un metaanálisis posterior de sólo estudios longitudinales que evaluaban el consumo de marihuana iniciado a edades inferiores a los 18 años (Gobbi et al., 2019), identificó un aumento significativo de 3,46 veces en el riesgo de intento de suicidio durante la edad adulta joven en aquellos sin conductas suicidas, depresión o ansiedad preexistentes. No todos los estudios incluidos ajustaron por otras drogas de abuso, consumo de cigarrillos de tabaco o factores psicosociales. Un tercer análisis longitudinal no halló un impacto significativo de la marihuana en el intento de suicidio (Agrawal et al., 2017), utilizando una base de datos que evaluaba a un grupo étnicamente mixto de 3277 sujetos (30% afroamericanos, 70% caucásicos) cada dos años durante un período de 10 años, y abarcaba un amplio rango de edad al inicio del estudio, de 12 a 22 años. Ni siquiera el consumo precoz de marihuana (<15 años de edad) se asoció significativamente con el posterior intento de suicidio; sin embargo, el estudio no tenía potencia suficiente para detectar un aumento del riesgo inferior a 1,5 veces. Curiosamente, una historia previa de ideación suicida protegía significativamente del inicio del consumo de marihuana, mientras que los intentos previos de suicidio no influían en el inicio del consumo de marihuana, aunque la falta de potencia estadística podría haber influido en este último resultado. A diferencia del estudio de Silins et al., no investigaron el efecto de la frecuencia de consumo sobre los intentos de suicidio posteriores. El estudio ajustó por raza, pero no informó de un análisis separado sólo para caucásicos. Sin embargo, un reciente resumen de datos de informes de casos, sin análisis estadístico, descubrió que en 303 adultos (mayores de 18 años) con un historial autodeclarado de consumo de marihuana ingresados durante un período de 4 meses en el Servicio de Urgencias de un hospital urbano, (Marco et al., 2020), el 9% había experimentado ideación suicida en los últimos 30 días (mientras que Olfson et al. han señalado el 2,4% como prevalencia de un mes en la población adulta, 1998, y del 4,6% como prevalencia de un mes en adolescentes, Turner et al., 2012), y lo que es más sorprendente, del 41% que había experimentado ideación suicida a lo largo de su vida, el momento en que empezaron a consumir marihuana precedió al inicio de la ideación suicida en la gran mayoría de los casos (91%). Cabe destacar que la mayoría no percibía ningún daño asociado a su consumo y, por tanto, no intentaban excusar problemas de salud mental revelando el consumo de marihuana. Sin embargo, la ideación suicida no es un factor predictivo tan fuerte del suicidio posterior como lo es el intento de suicidio (McHugh et al., 2019; Nordstrom et al., 1995; Hawton et al., 2013). No se realizó ningún análisis estadístico ni corrección por variables potencialmente confusoras. Los sujetos eran una mezcla bastante equilibrada de caucásicos y afroamericanos, con un pequeño porcentaje de hispanos y otros grupos. En lugar de limitar el análisis a un efecto directo del consumo de marihuana sobre el posterior comportamiento suicida, debe evaluarse el efecto de la marihuana para desencadenar trastornos de salud mental (depresión mayor, trastorno bipolar y esquizofrenia; Miller, 2018) como mecanismo indirecto que conduce al riesgo de suicidio, ya que dichos trastornos se asocian a un riesgo mucho mayor (de 7 a 21 veces) durante las primeras fases de la enfermedad, incluso en ausencia de consumo de marihuana (Randall et al, 2014). Nussbaum et al. (2011) publicaron un informe de un caso relativo a un paciente cuya depresión afloró tras iniciarse el consumo de marihuana a los 18 años, lo que acabó derivando en policonsumo. En las semanas previas al intento de suicidio de la paciente, fue su consumo de marihuana el que se duplicó. No obstante, en estos casos indirectos se cumpliría la secuencia temporal. Por último, existen algunas pruebas de que la marihuana puede ejercer un efecto agudo de aumento del riesgo de suicidio a corto plazo, en las que la secuencia temporal es más clara. En estos casos, el efecto agudo de la marihuana puede ser más similar al del alcohol (Kaplan et al., 2013) que al del tabaco (Kassel et al., 2007). Aunque las tasas de ideación suicida o intentos de suicidio a lo largo de la vida pueden ser sorprendentemente altas (por ejemplo, Agrawal et al., 2017), el riesgo agudo en un día concreto para la población general sigue siendo muy bajo; por lo tanto, los informes sobre una secuencia temporal de acontecimientos a lo largo de unos días o en el mismo día, tienen más significado. Entre los adolescentes que consumen marihuana (68% caucásicos), se ha informado de que el consumo de marihuana en un día concreto predice un intento de suicidio ese mismo día (Sellers et al., 2019). A falta de una investigación longitudinal más amplia sobre la cuestión, los informes de casos y las pruebas anecdóticas también pueden ofrecer algunas ideas importantes. Se observó ideación suicida en uno de cada catorce sujetos a los que se administró una forma líquida de ∆9 – THC puro (dosis de 20 mg) durante un periodo de 3 días en un entorno clínico (Gorelick et al., 2011). Russo et al. (2015) observaron la aparición de ideación suicida en un paciente que trataba la espasticidad de la esclerosis múltiple con una formulación que contenía ∆9 – THC. Los pacientes con esclerosis múltiple ya tienen un mayor riesgo de suicidio, y en otros casos se ha observado un efecto similar del ∆9 – THC (Langford et al., 2013). Koppel et al. (2014) revisan los informes de ideación suicida tras el uso médico de cannabinoides. Se observó que el consumo episódico de marihuana en un paciente provocaba ideación suicida aguda sólo durante los periodos de consumo (Raja y Azzoni, 2009), con una vuelta a la normalidad en los intervalos de no consumo. Un informe MMWR de los Centros para el Control de Enfermedades atribuye el salto intencionado y mortal de un joven universitario desde el balcón de un hotel a su consumo reciente de un potente comestible de marihuana (Centros para el Control de Enfermedades, 24 de julio de 2015). El informe anecdótico de una columnista del New York Times (Dowd, 2014) describe sentimientos abrumadores de fatalidad inminente que duraron horas tras el consumo de una potente barra de caramelo de marihuana durante su visita a Colorado en 2014, y cabría esperar que tales sentimientos provocaran impulsos suicidas en las personas menos capaces de afrontarlos mentalmente. Tras la experiencia de Dowd, un joven universitario, aparentemente muy bien adaptado, que visitó Keystone en 2016 para esquiar con su primo, se suicidó tras consumir demasiados comestibles de marihuana, según informó Michael Roberts en Westword (26 de marzo de 2015). Roberts también cubrió la muerte por autoapuñalamiento de Daniel Juárez, que estaba intoxicado por altos niveles de ∆9 – THC en su organismo, y el suicidio de Brant Clark, que se produjo unas semanas después de experimentar un brote psicótico por consumo de marihuana (Roberts, 19 de mayo de 2015).
5) Demostración de un gradiente biológico, en el que una mayor cantidad del agente causal conduce a un peor resultado: √
En este caso, los estudios que analizan la frecuencia de consumo muestran un mayor impacto con tasas de consumo más elevadas (el consumo diario es el más impactante, según se deduce de Silins et al., 2014; el «consumo intenso» tiene un mayor impacto que el consumo continuo en un metaanálisis de Borges et al., 2016). Kahn y Wilcox (2020) ofrecen una investigación más afinada del impacto de la frecuencia de consumo, investigando las tasas de consumo de marihuana de 1-2, 3-9, 10- 19 y 20+ días de consumo al mes, y descubriendo una mayor prevalencia de intento de suicidio (en comparación con los no consumidores) de 1,65, 2,11, 2,13 y 2,64 veces respectivamente. Las cifras correspondientes al intento de suicidio que requirió intervención médica fueron 1,98, 2,52, 3,15 y 4,51 veces.
6) Demostración de un fundamento biológico, de modo que tenga sentido que el agente sospechoso cause el resultado: √
Bloomfield et al. (2016) revisaron las pruebas experimentales generales de que el ∆9 – THC estimula el sistema de recompensa dopaminérgico del cerebro y, con el tiempo, agota la integridad del sistema, lo que conduce al agotamiento del tono dopaminérgico. Dado que este sistema de recompensa es importante para obtener placer de la vida cotidiana, es comprensible que el consumo crónico de THC pueda provocar una pérdida de interés por seguir viviendo. Varias drogas de abuso actúan sobre el sistema de recompensa dopaminérgico (Blum et al., 2015).
7) Coherencia de los hallazgos, de modo que el argumento de la causalidad concuerde con lo que ya sabemos: √
La causalidad del suicidio es casi siempre multifactorial (Pandey, 2013; Vijayakumar et al., 2016) y rara vez se asocia a una única causa; por lo tanto, este criterio se cumple, ya que es coherente con lo que se sabe sobre otras presuntas causas, es decir, se cree que el impacto del consumo crónico de marihuana se ejerce principalmente en conjunción con otros factores.
8) Pruebas experimentales: √
Como ya se ha dicho «Se observó ideación suicida en uno de cada catorce sujetos a los que se administró una forma líquida de ∆9 – THC puro (dosis de 20 mg) durante un período de 3 días en un entorno clínico (Gorelick et al., 2011). Los sujetos que ya presentan un mayor riesgo de suicidio pueden mostrar de forma similar una relación temporal entre la ideación suicida y la administración de formulaciones que contienen ∆9 – THC (Langford et al., 2013). Koppel et al. (2014) revisan los informes de ideación suicida tras el uso médico de cannabinoides».
9) Pruebas de condiciones análogas: N/A (véase van Reekum et al, 2001)
En el caso de los resultados neuropsiquiátricos, el paralelismo entre afecciones neuropsiquiátricas relacionadas no es un hallazgo necesario, porque la respuesta del cerebro a diferentes agresiones es muy compleja.
Conclusiones Se han satisfecho todos menos uno (nº 4) de los siete criterios relevantes de Bradford Hill para la conexión causal entre el consumo de marihuana y el desarrollo de conductas suicidas. Las pruebas de que existe una «secuencia temporal adecuada» (señaladas en el criterio nº 4) son muy sugestivas, aunque siguen sin confirmarse desde un punto de vista académico. Se requieren más estudios longitudinales de carácter prospectivo. En los futuros paradigmas de investigación deberían incorporarse una duración adecuada del tiempo de seguimiento y el número de intervalos de evaluación, la capacidad de ajustar eficazmente el consumo de varias sustancias con respecto al momento del consumo, la distinción entre efectos agudos y crónicos, el tratamiento de la diversidad étnica con respecto al resultado y la garantía de una potencia estadística adecuada. No obstante, el peso de las pruebas actualmente disponibles debe considerarse lo suficientemente fuerte como para suscitar advertencias generalizadas de salud pública sobre el presunto papel del consumo de marihuana en la precipitación de conductas suicidas, ya que el mandato de las autoridades competentes es errar en la protección de la salud pública más que establecer una certeza científica más allá de toda sombra de duda. Esto es especialmente urgente en vista del continuo aumento de suicidios consumados junto con el aumento de las tasas de consumo de marihuana y de productos más potentes, no sólo en estados concretos, sino en todo el país (Miller et al., 2020).
Referencias Agrawal A, Nelson EC, Bucholz KK, Tillman R, Grucza RA, Statham DJ, Madden PA, Martin NG, Heath AC, Lynskey MT. Trastorno depresivo mayor, pensamientos y conductas suicidas y consumo de cannabis en gemelos discordantes: un estudio de cohortes retrospectivo. Lancet Psiquiatría. 2017;4(9):706-714. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5696002/pdf/nihms896582.pdf
Arendt M, Munk-Jørgensen P, Sher L, Jensen SO. Mortalidad tras el tratamiento de los trastornos por consumo de cannabis: factores predictivos y causas. J Subst Abuse Treat. 2013; 44(4):400-406. https://www.journalofsubstanceabusetreatment.com/article/S0740-5472(12)00382-0/fulltext
Bloomfield MA, Ashok AH, Volkow ND, Howes OD. Los efectos del Δ9-tetrahidrocannabinol en el sistema dopaminérgico. Nature. 2016; 539(7629):369-77. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5123717/pdf/emss-70462.pdf
Blum K, Thanos PK, Oscar-Berman M, Febo M, Baron D, Badgaiyan RD, Gardner E, Demetrovics Z, Fahlke C, Haberstick BC, Dushaj K, Gold MS. La dopamina en el cerebro: hipótesis sobre los vínculos entre el exceso o el déficit con la recompensa y la adicción. J Reward Defic Syndr. 2015;1(3):95-104. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4936401/pdf/nihms-748853.pdf
Bohnert KM, Ilgen MA, McCarthy JF, Ignacio RV, Blow FC, Katz IR. Adicción. El trastorno por consumo de tabaco y el riesgo de mortalidad por suicidio. 2014;109(1):155-62. https://deepblue.lib.umich.edu/bitstream/handle/2027.42/102156/add12381.pdf?sequence=1&is Allowed=y
Borges G, Bagge CL, Orozco R. Revisión bibliográfica y metaanálisis del consumo de cannabis y la suicidalidad. J Affect Disord. 2016;195:63-74. https://www.sciencedirect.com/science/article/abs/pii/S0165032715310004?via%3Dihub
Centros para el Control y la Prevención de Enfermedades (CDC), Informe Semanal de Morbilidad y Mortalidad (MMWR) 24 de julio de 2015. Notas desde el terreno: Muerte tras la ingestión de un producto comestible de marihuana –
Colorado, marzo de 2014. https://www.cdc.gov/mmwr/preview/mmwrhtml/mm6428a6.htm
Centros para el Control de Enfermedades (CDC), Youth Risk Behavior Survey, Trends in the Prevalence of
Tobacco Use National YRBS: 1991-2019.
https://www.cdc.gov/healthyyouth/data/yrbs/factsheets/2019_tobacco_trend_yrbs.htm
Clarke MC, Coughlan H, Harley M, Connor D, Power E, Lynch F, et al. El impacto del consumo de cannabis en la adolescencia
, el trastorno del estado de ánimo y la falta de educación en el intento de suicidio en la edad adulta joven
. Psiquiatría Mundial. 2014; 13(3):322-323.
https://europepmc.org/backend/ptpmcrender.fcgi?accid=PMC4219077&blobtype=pdf
Curtin SC, Warner M, Hedegaard H: Tasas de suicidio de mujeres y hombres por raza y etnia:
Estados Unidos, 1999 y 2014 (NCHSE-Stats). Hyattsville, Md, Centros para el Control y la Prevención de Enfermedades, Centro Nacional de Estadísticas Sanitarias, abril de 2016.
https://www.cdc.gov/nchs/data/hestat/suicide/rates_1999_2014.htm
Dowd M. No endurezcas a nuestro meloso amigo. New York Times 3 de junio de 2014
http://www.nytimes.com/2014/06/04/opinion/dowd-dont-harsh-our-mellow-dude.html
Evins AE, Korhonen T, Kinnunen TH, Kaprio J. Asociación prospectiva entre fumar tabaco
y la muerte por suicidio: un análisis de riesgos competitivos en una gran cohorte de gemelos con un seguimiento de 35-
años. Psychol Med. 2017;47(12):2143-2154.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5551385/pdf/S0033291717000587a.pdf
Gex CR, Narring F, Ferron C, Michaud P. Intentos de suicidio entre adolescentes en Suiza:
Prevalencia, factores asociados y comorbilidad. Acta Psychiatrica Scandinavica, 1998;98(1):28-
33.
https://onlinelibrary.wiley.com/doi/abs/10.1111/j.1600-0447.1998.tb10038.x
Gobbi G, Atkin T, Zytynski T, Wang S, Askari S, Boruff J, Ware M, Marmorstein N, Cipriani A, Dendukuri N, Mayo N. JAMA Psiquiatría. Association of Cannabis Use in Adolescence and Risk
of Depression, Anxiety, and Suicidality in Young Adulthood: Una Revisión Sistemática y Metaanálisis. 2019;76(4):426-434.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6450286/
Gorelick DA, Goodwin RS, Schwilke E, Schwope DM, Darwin WD, Kelly DL, et al.
Abstinencia de cannabis inducida por antagonistas en humanos. J Clin Psychopharmacol. 2011; 31(5):603-
12.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3717344/pdf/nihms486934.pdf
Hawton K, Casañas I Comabella C, Haw C, Saunders K. Factores de riesgo de suicidio en individuos
con depresión: una revisión sistemática. J Affect Disord. 2013;147(1-3):17-28.
https://pubmed.ncbi.nlm.nih.gov/23411024/
Kahn GD, Wilcox HC. Marijuana use ss associated with suicidal ideation and
behavior among US adolescents at rates similar to tobacco and alcohol. Arch Suicide Res. 2020;
11 de agosto, en línea antes de impresión
https://www.tandfonline.com/doi/full/10.1080/13811118.2020.1804025
Kaplan MS, McFarland BH, Huguet N, Conner K, Caetano R, Giesbrecht N, Nolte KB. Intoxicación alcohólica aguda
y suicidio: un análisis estratificado por sexos del Sistema Nacional de Informes sobre Muertes Violentas
. Inj Prev. 2013;19(1):38-43.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3760342/pdf/nihms-505996.pdf
Kassel JD, Evatt DP, Greenstein JE, Wardle MC, Yates MC, Veilleux JC. Efectos agudos de la nicotina
sobre el afecto positivo y negativo en adolescentes fumadores. J Abnorm Psychol.
2007;116(3):543-53.
https://core.ac.uk/download/pdf/192589689.pdf
Koppel BS, Brust JC, Fife T, Bronstein J, Youssof S, Gronseth G, et al. Revisión sistemática:
Eficacia y seguridad de la marihuana medicinal en trastornos neurológicos seleccionados Informe del Subcomité de Desarrollo de Directrices
de la Academia Americana de Neurología. Neurología.
2014; 82(17):1556-63.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4011465/pdf/NEUROLOGY2013552075.pdf
Langford RM, Mares J, Novotna A, Vachova M, Novakova I, Notcutt W, Ratcliffe S. Estudio doble ciego, aleatorizado, controlado con placebo, de grupos paralelos, del aerosol oromucoso de THC/CBD en
en combinación con el régimen de tratamiento existente, para el alivio del dolor neuropático central en
pacientes con esclerosis múltiple. J Neurol. 2013;260(4):984-97.
https://www.researchgate.net/profile/Stuart_Ratcliffe/publication/233770159_A_doubleblind_randomized_placebo-controlled_parallelgroup_study_of_THCCBD_oromucosal_spray_in_combination_with_the_existing_treatment_re
gimen_en_el_alivio_del_dolor_neuropático_central_en_pacientes_wi/links/57d8111a08ae6399a399
12da/Estudio de doble ciego aleatorizado controlado con placebo de grupo paralelo de pulverización coromucosal de CBD de THC en combinación con el régimen de tratamiento existente en el alivio del dolor neuropático central en pacientes.pdf
Marco CA, Detherage JP, LaFountain A, Hannah M, Anderson J, Rhee R, Ziegman J, Mann D.
Los peligros del consumo recreativo de marihuana: relaciones con la salud mental entre los pacientes del servicio de urgencias
. J Am College Emergency Physicians Open, 21 de enero de 2020. En línea antes de la impresión
.
https://onlinelibrary.wiley.com/doi/epdf/10.1002/emp2.12025
McHugh CM, Corderoy A, Ryan CJ, Hickie IB, Large MM. Asociación entre la ideación suicida
y el suicidio: metaanálisis de las odds ratio, sensibilidad, especificidad y valor predictivo positivo
. BJPsych Open. 2019;5(2):e1.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6401538/pdf/S2056472418000881a.pdf
Miller CL. El impacto de la marihuana en la salud mental, en: Contemporary Health Issues on
Marijuana (K.Winters y K. Sabet, eds.) Oxford University Press, 2018.
https://global.oup.com/academic/product/contemporary-health-issues-on-marijuana9780190263072?q=Contemporary%20Health%20Issues%20on%20Marijuana&lang=en&cc=us
Miller CL, Jackson MC, Sabet K. Marihuana y suicidio: Estudios de casos y controles, datos de población,
y posibles mecanismos neuroquímicos, en: Cannabis in Medicine. An Evidence Based
Approach (K Finn, ed.) Springer Press 2020.
https://www.springer.com/fr/book/9783030459673?gclid=EAIaIQobChMIrp_0wfjR6QIVSY2F
Ch1xfA-ZEAEYASABEgJuX_D_BwE#sobreAutores
Miller M, Borges G, Orozco R, Mukamal K, Rimm EB, Benjet C, Medina-Mora ME. Exposición
al alcohol, las drogas y el tabaco y riesgo de suicidalidad posterior: resultados de la Encuesta Mexicana de Salud Mental en Adolescentes
.Drug Alcohol Depend. 2011;113(2-3):110-7
https://www.sciencedirect.com/science/article/abs/pii/S0376871610002620?via%3Dihub
Nordström P, Asberg M, Aberg-Wistedt A, Nordin C. El intento de suicidio predice el riesgo de suicidio en los trastornos del estado de ánimo de
. Acta Psychiatr Scand. 1995;92(5):345-50.
https://onlinelibrary.wiley.com/doi/abs/10.1111/j.1600-
0447.1995.tb09595.x?sid=nlm%3Apubmed
Nussbaum A, Thurstone C, Binswanger I. Am J Psychiatry. Consumo de marihuana medicinal e intento de suicidio
en un paciente con trastorno depresivo mayor.2011;168(8):778-81.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5242320/pdf/nihms841724.pdf
Olfson M, Weissman MM, Leon AC, Sheehan DV, Farber L. Ideación suicida en atención primaria.
J Gen Intern Med. 1996 Ago;11(8):447-53.
https://pubmed.ncbi.nlm.nih.gov/8872781/
Pandey GN. Bases biológicas del suicidio y la conducta suicida. Bipolar Disord. 2013;15(5):524-
41.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3749837/pdf/nihms-476618.pdf
Patton GC, Coffey C, Carlin JB, Sawyer SM, Lynskey M. ¿Portales inversos? Consumo frecuente de cannabis
como factor predictivo de la iniciación al tabaco y la dependencia de la nicotina. Addiction. 2005;100(10):1518-
25.
https://onlinelibrary.wiley.com/doi/abs/10.1111/j.1360-0443.2005.01220.x?sid=nlm%3Apubmed
Price C, Hemmingsson T, Lewis G, Zammit S, Allebeck P. Cannabis y suicidio: estudio longitudinal
. Br J Psychiatry. 2009;195(6):492-7.
https://pubmed.ncbi.nlm.nih.gov/19949196/
Raja M, Azzoni A. Ideación suicida inducida por el consumo episódico de cannabis.
Case Rep Med. 2009;2009:321456.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2729295/pdf/CRM2009-321456.pdf
Randall JR, Walld R, Finlayson G, Sareen J, Martens PJ, Bolton JM. Acute risk of suicide and
suicide attempts associated with recent diagnosis of mental disorders: a population-based,
propensity score-matched analysis. Can J Psychiatry. 2014 Oct;59(10):531-8.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4197787/pdf/cjp-2014-vol59-october-531-
538.pdf
Rasic D, Weerasinghe S, Asbridge M, Langille DB. Longitudinal associations of cannabis and
illicit drug use with depression, suicidal ideation and suicidal attempts among Nova Scotia high
school students. Drug and Alcohol Dependence, 2013;129(1-2):49-53.
https://www.sciencedirect.com/science/article/abs/pii/S0376871612003730?via%3Dihub
Roberts M. Luke Goodman se suicidó en Keystone por culpa de los comestibles de marihuana, según la familia.
Westword, 26 de marzo de 2015.
https://www.westword.com/news/luke-goodman-killed-himself-in-keystone-because-of-potedibles-family-says-6616258
Roberts M. Daniel Juarez’s Stabbing Suicide Latest Death Linked to Marijuana Intoxication.
Westword, 19 de mayo de 2015.
https://www.westword.com/news/daniel-juarezs-stabbing-suicide-latest-death-linked-tomarijuana-intoxication-6727165
Russo M, Rifici C, Sessa E, D’Aleo G, Bramanti P, Calabrò RS. Efectos neuroconductuales inducidos por el sativex
: ¿causales o concausales? ¡Un consejo práctico! Daru. 2015; 23(1):25.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4407789/pdf/40199_2015_Article_109.pdf
Schauer GL, Peters EN. Correlates and trends in youth co-use of marijuana and tobacco in the
Estados Unidos, 2005-2014. Dependencia del Alcohol y las Drogas. 2018; 185:238-244.
https://dl.uswr.ac.ir/bitstream/Hannan/49985/1/2018%20DAD%20Volume%20185%20April%2
0%2817%29.pdf
Sellers CM, Díaz-Valdés Iriarte A, Wyman Battalen A, O’Brien KHM. Consumo de alcohol y marihuana
como predictores diarios de ideación e intentos de suicidio entre adolescentes antes de la hospitalización psiquiátrica
. Psychiatry Res. 2019;273:672-677.
https://www.sciencedirect.com/science/article/abs/pii/S0165178118323321?via%3Dihub
Silins E, Horwood LJ, Patton GC, Fergusson DM, Olsson CA, Hutchinson DM, et al.
Secuelas en adultos jóvenes del consumo de cannabis en la adolescencia: un análisis integrador. Lancet Psychiatry. 2014;
1(4):286-93.
https://www.thelancet.com/journals/lanpsy/article/PIIS2215-0366(14)70307-4/fulltext
Turner HA, Finkelhor D, Shattuck A, Hamby S. Exposición a victimización reciente e ideación suicida
en adolescentes. Arch Pediatr Adolesc Med. 2012;166(12):1149-54.
https://jamanetwork.com/journals/jamapediatrics/articlepdf/1384983/poa120051_1149_1154.pdf
van Reekum R, Streiner DL, Conn DK. Aplicación de los criterios de causalidad de Bradford Hill a
neuropsiquiatría: retos y oportunidades. J Neuropsychiatry Clin Neurosci.
2001;13(3):318-25.
https://neuro.psychiatryonline.org/doi/pdf/10.1176/jnp.13.3.318
Vijayakumar L, Michael R Phillips, Morton M Silverman, David Gunnell, Vladimir Carli
Vikram Patel, Dan Chisholm, Tarun Dua, et al. Suicidio. En: Trastornos Mentales, Neurológicos y por Consumo de Sustancias
: Disease Control Priorities, Tercera Edición (Volumen 4). Washington (DC):
Banco Internacional de Reconstrucción y Fomento / Banco Mundial; 2016 Mar 14.
Capítulo 9.
https://www.ncbi.nlm.nih.gov/books/NBK361942/?report=printable
OMS, Informe mundial sobre las tendencias en la prevalencia del consumo de tabaco, 2000-2025, Tercera edición, 2019.
https://apps.who.int/iris/bitstream/handle/10665/330221/9789240000032-eng.pdf
Zammit S, Allebeck P, Andreasson S, Lundberg I, Lewis G. Self reported cannabis use as a risk
factor for schizophrenia in Swedish conscripts of 1969: historical cohort study. BMJ.
2002;325(7374):1199.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC135490/pdf/1199.pdf
Cannabis legalizado en los servicios de urgencias de Colorado: Una revisión cautelar de los efectos negativos sobre la salud y la seguridad
Dr. Brad A. Roberts
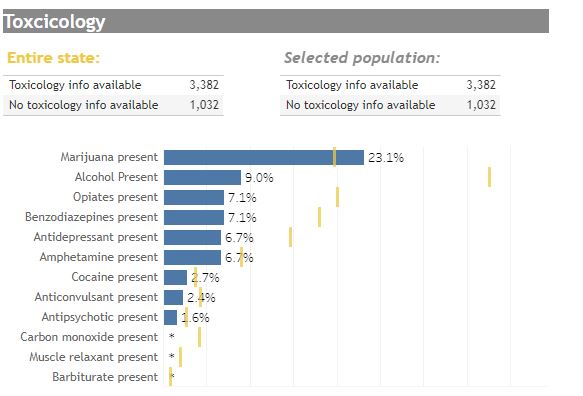
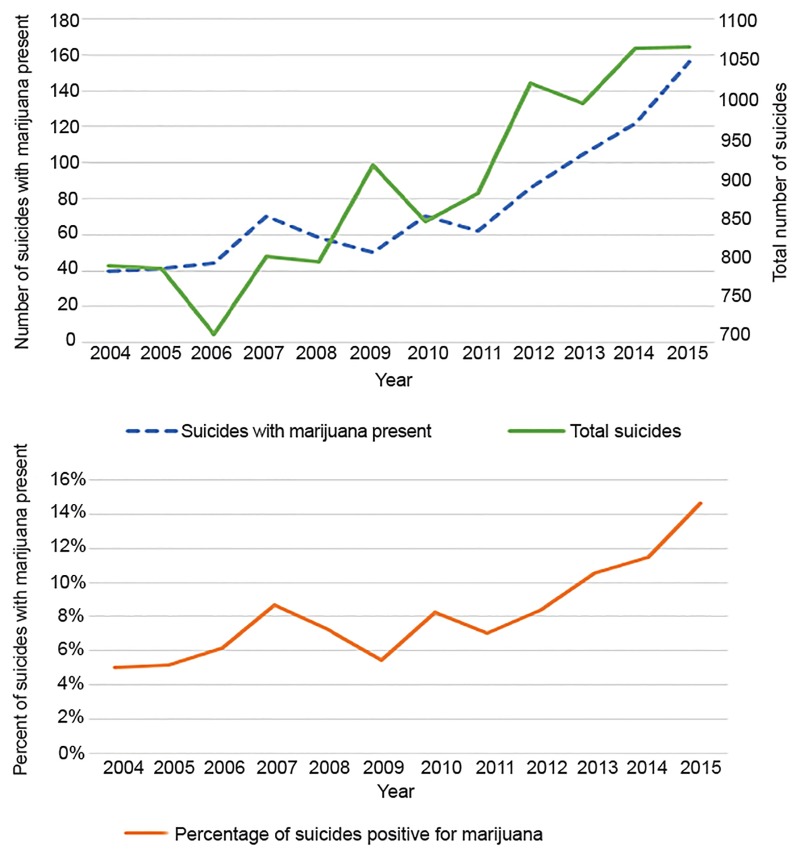
En los datos más recientes sobre suicidios de adolescentes en Colorado, la marihuana fue la sustancia más comúnmente presente en las edades de 10 a 19 años en 2016. De 62 suicidios con datos toxicológicos disponibles, la marihuana estaba presente en el 30,6% (n = 19), frente al 9,7% (n = 6) del alcohol.24 Esta tendencia ha ido en aumento desde la liberalización de la política sobre la marihuana en 2010. Esto es más preocupante, ya que el suicidio es actualmente la principal causa de muerte de adolescentes en Colorado.25 Para todos los grupos de edad en Colorado, en el periodo de cinco años de 2004-2009 se produjeron 4.822 suicidios y el 7,1% (n = 303) de ellos dieron positivo en marihuana en el análisis toxicológico (538 no disponían de datos toxicológicos). En el periodo posterior de cinco años de legalización de la marihuana, 2010-2015, hubo 5880 suicidios totales (un aumento del 22%), y el 12,6% tuvieron un análisis toxicológico positivo por marihuana (n = 601; 1.120 no tenían datos toxicológicos disponibles). Esto representa un aumento estadísticamente significativo del 77,5% en la proporción de víctimas de suicidio con toxicología positiva para marihuana (una diferencia absoluta del 5,5%) para las que se disponía de datos toxicológicos (chi cuadrado 77,2884, p<0,0001). Se muestran los suicidios con toxicología de marihuana por año y los suicidios globales por año
en la Figura 5.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6625695/
Evaluación de las Leyes Estatales sobre el Cannabis y las Tasas de Autolesiones y Agresiones
Pregunta ¿Están asociadas las leyes estatales de legalización del cannabis con distintos grados de comercialización con las tasas de autolesiones o lesiones por agresión?
Conclusiones En este estudio de cohortes basado en datos de reclamaciones de seguros médicos de 75.395.344 beneficiarios entre 2003 y 2017, las tasas de autolesiones entre varones menores de 40 años aumentaron más en los estados que legalizaron los dispensarios de cannabis recreativo en comparación con los estados sin leyes de legalización del cannabis. Para otros grupos de edad y sexo y para planteamientos de legalización más restrictivos, no se halló ninguna asociación con las autolesiones y las agresiones.
Lo que significa que los Estados con cannabis recreativo pueden beneficiarse de vigilar los niveles de autolesiones como consecuencia potencial de la legalización.
https://jamanetwork.com/journals/jamanetworkopen/fullarticle/2777634
